腹膜透析相关性胸腹瘘是长期腹透患者的罕见危重并发症,临床以反复胸腔积液、胸闷气短、呼吸困难为主要表现,严重影响透析疗效与生存质量。此类瘘口细小、位置隐匿,传统检查难以精准定位;保守治疗效果差,常规开胸手术创伤大、恢复慢、围术期风险高,给体质偏弱的透析患者带来沉重负担。更关键的是,瘘口破损后腹透液大量渗漏,会导致透析中断,若替代以临时血液透析,不仅增加患者血管穿刺痛苦、延长住院周期,还可能因血液透析的体外循环刺激,加重患者本就脆弱的身体负担,进一步增加诊疗风险。
为破解这一临床难题,充分保障腹透患者的诊疗安全与生活质量,近日,我院胸外科主动联合肾内科(腹膜透析专科)、麻醉手术科组建多学科协作(MDT)诊疗团队,构建“术前评估-术中协同-术后管理”全流程闭环诊疗模式,经多轮MDT会诊、充分术前论证及精准风险评估,成功开展我院首例荧光胸腔镜下腹膜透析相关性胸腹瘘修补术。该项微创技术的顺利实施,填补了我院在该领域的诊疗空白,标志着我院在腹膜透析复杂并发症的微创治疗、多学科协同诊疗水平再攀新高,也为此类罕见并发症患者提供了更具针对性的诊疗选择。
术式创新:荧光显影精准 “点亮” 隐匿瘘口,多学科协同筑牢手术根基
本次手术的顺利完成,离不开多学科团队的无缝协作与技术创新的双重支撑。术前,MDT团队开展专项研讨,胸外科团队重点评估瘘口可能位置、胸腔镜手术入路及修补方案,精准预判手术风险;肾内科(腹膜透析专科)团队结合患者长期腹透病史、残肾功能状态,详细梳理患者透析参数、营养状况及基础疾病,为手术方案制定提供核心参考,同时提前规划术后透析方案,避免透析中断带来的肾功能恶化风险;麻醉手术科团队则针对腹透患者体质弱、耐受度低的特点,制定个性化麻醉方案,全程做好生命体征监测,保障手术安全。
手术实施阶段,多学科团队全程协同作战:肾内科腹膜透析专科医生精准操作,将吲哚青绿(ICG)加入腹膜透析液,经腹透管缓慢注入腹腔,凭借丰富的腹透临床经验,把控注入速度与剂量,确保荧光显影效果;胸外科团队依托荧光显影技术,在胸腔镜下清晰捕捉到原本“看不见、找不准”的微小瘘口,精准定位瘘口位置、大小及形态,为微创修补提供直观可靠的导航;麻醉手术科团队全程实时监测患者血压、心率、血氧饱和度等指标,及时调整麻醉深度,保障手术全程平稳。在多学科的密切配合下,团队通过胸腔镜微创入路,精准游离瘘口周围组织,采用无张力缝合技术严密修补,一次性完成瘘口闭合,全程创伤小、定位准、修复牢,最大限度降低了手术对患者的身体刺激。
核心优势:三大突破赋能安全高效诊疗,多学科+微创彰显诊疗价值
本次手术核心突破在于荧光胸腔镜技术的创新应用,结合多学科协同优势,实现三大核心突破,为腹透患者提供安全、高效、微创的诊疗体验。
精准定位,瘘口清晰可视:荧光显影技术将传统术中“看不见、找不准”的细小隐匿瘘口清晰“点亮”,瘘口位置、形态一目了然,彻底解决了此类疾病定位难、易遗漏的临床痛点,为精准修补奠定坚实基础,也减少了手术创伤与术中出血。
微创修复,创伤大幅降低:全程采用胸腔镜微创操作,替代传统开胸大切口,显著减少胸壁组织损伤,降低手术应激反应与术后并发症风险,完美适配腹透患者体质偏弱、耐受度低的特点,缩短患者术后恢复周期。
严密闭合,疗效确切可靠:镜下精准游离、无张力修补,一次性实现瘘口严密闭合,从根源阻断腹透液异常渗漏,结合术后科学的透析管理,保障透析治疗持续有效,避免了因透析中断导致的肾功能恶化,同时规避了临时血液透析带来的相关风险。
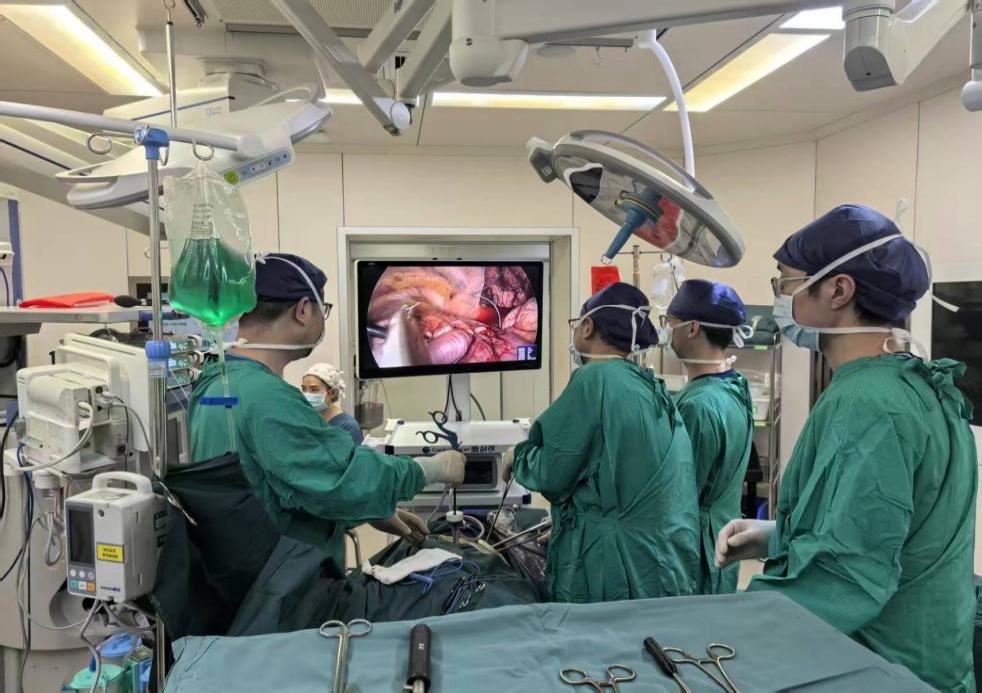
胸外科王哲教授团队术中操作
术后康复:自动化腹膜透析精准护航,多学科延续管理保障预后
术后康复阶段,多学科团队持续发力,尤其是肾内科腹膜透析专科团队充分发挥专业优势,创新采用自动化腹膜透析机进行术后透析治疗,彻底避免了临时插管行血液透析,为患者术后快速恢复提供了有力支撑,其核心优势尤为突出。
第一,术后自动化腹膜透析治疗,避免了血液透析临时插管带来的创伤、疼痛及血管相关并发症,减轻患者痛苦,节省了治疗费,显著提升患者就医体验。第二,自动化腹膜透析机可根据患者术后恢复情况、残肾功能状态,精准设定透析参数,本次术后采用每次650ml、共6个循环、总治疗时间10小时的个性化方案,可充分清除术中麻药代谢产物及体内毒素,维持水电解质平衡,避免因毒素蓄积影响术后恢复。第三,自动化腹膜透析全程由机器自动完成,无需患者手动操作,便捷高效,减少患者术后活动负担,同时可根据患者恢复进度灵活调整透析剂量,兼顾疗效与患者舒适度,为患者早期恢复正常生活提供保障。第四术前通过对残肾功能的精准评估,以及术后对肾功电解质的严密监测,兼顾安全性和术后瘘口充分愈合。自动化腹膜透析对患者残肾功能的保护作用更显著,避免临时血液透析对残肾功能的“打击”,为患者远期长期透析治疗的顺利开展奠定基础。
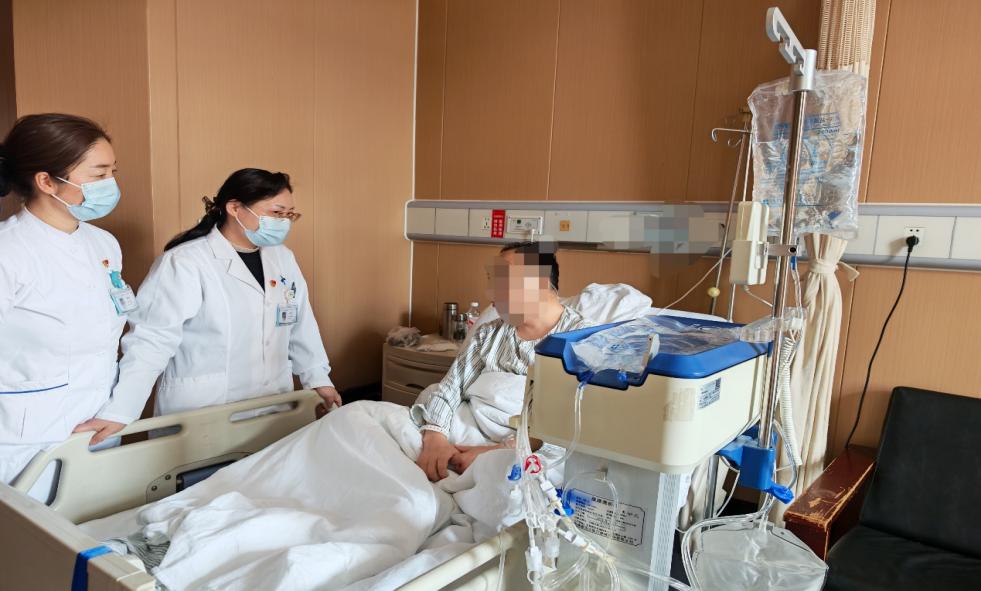
自动化腹膜透析机床旁透析
目前患者术后恢复顺利,胸闷、气促、呼吸困难等症状显著缓解,胸腔积液无复发,生命体征平稳。术后3天复查肾功、电解质均处于稳定水平,患者精神、食欲较术前明显好转。鉴于患者残肾功能尚可,在肾内科腹膜透析专科团队的严密监测与指导下,术后暂停腹透1周,随后采用小剂量递增方式逐步调整腹透剂量,确保患者肾脏能够平稳适应,目前已逐步恢复正常腹膜透析与日常生活,就医体验与远期预后得到全面提升。后续,腹膜透析专科门诊将持续对患者进行随访,动态调整透析方案,全程护航患者康复。
此次手术的成功开展,是我院多学科协作(MDT)模式与微创技术创新深度融合的重要成果,充分展现了我院胸外科、肾内科(腹膜透析专科)及麻醉手术科团队在腹膜透析相关性胸腹瘘这一罕见并发症治疗中的专业技术实力与协同作战能力。其中,多学科团队从术前评估、术中协同到术后管理的全流程介入,破解了单一科室诊疗的局限性;自动化腹膜透析的创新应用,不仅避免了临时血液透析的相关风险,更彰显了我院腹膜透析诊疗的精细化、个性化水平。未来,我院将持续深化多学科协作模式,深耕精准微创领域与腹膜透析专科诊疗,以技术革新赋能临床,以协同协作提升疗效,为广大腹透患者及各类胸外科疾病患者的生命健康保驾护航。
