肝脏是结直肠癌血行转移最主要的靶器官,结直肠癌肝转移(colorectal cancer liver metastases)是结直肠癌治疗的重点和难点之一。15%~25%结直肠癌患者在确诊时即合并有肝转移,而另15%~25%的患者将在结直肠癌原发灶根治术后发生肝转移,结直肠癌肝转移也是结直肠癌患者最主要的死亡原因。未经治疗的肝转移患者中位生存时间仅6.9个月,无法切除患者的5年生存率低于5%,而肝转移灶能完全切除或可以达到无疾病证据(no evidence of disease,NED)状态的中位生存时间为35.0个月,5年生存率可达30%~57%。因此,通过多学科团队(multidisciplinary team,MDT)对结直肠癌肝转移患者进行全面评估,个性化地制订治疗目标,开展相应的综合治疗,可有效预防结直肠癌肝转移的发生、提高肝转移灶手术切除率和5年生存率。根据《中国结直肠癌肝转移诊断和综合治疗指南》,手术完全切除肝转移灶仍是目前能治愈结直肠癌肝转移的最佳方法,故符合条件的患者均应在适当时候接受手术治疗。
对于术中准确定位直径<0.5cm的微小病灶往往是肝脏外科较为棘手的问题,由于结直肠癌肝转移不同于原发性肝癌,术后虽然可以显著延长病人生存时间,但较易复发,病人可能面临接受不止一次的肝转移手术可能,因此术中精准定位,通过切除尽可能小的肝脏范围达到治愈目的是肝转移癌手术的原则之一。病灶微小往往导致术中不易通过常规的方法定位,不但有可能差之毫厘谬以千里,甚至无法寻找到影像学资料发现的微小病灶。
肝胆外科肝脏外科亚专业团队通过近年来的不断探索,在刘青光教授的带领下,经过肝脏肿瘤MDT团队的一致努力,特别是在肿瘤科李恩孝教授、锁爱莉教授、吴胤瑛副教授以及影像科张月浪教授、李晨霞主治医师的帮助下,摸索出利用术中超声结合荧光腹腔镜的联合方案,可大幅提高术中对于肝脏微小肿瘤病灶定位的精准度,较好的克服了相应难题,近期由郭成副教授带领姚博文、陈晨博士,在肝胆外科B超医师杜智琳的配合下,成功完成荧光腹腔镜下直径3mm的直肠癌肝转移病灶的切除。
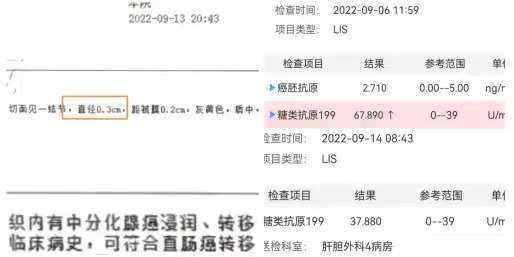
病人为77岁老年女性,2021.11行直肠癌根治术,术后辅助治疗期间发现肝转移癌,并且病人对化疗耐受性较差,2022.5行肝转移癌射频消融,2022.9再次磁共振检查时发现肝左叶直径约3mm转移病灶,同时肿瘤标志物CA199持续上升,经过肝脏肿瘤MDT团队讨论,决定再次行肝转移癌的局部治疗,术前B超反复探查,由于病灶较小,始终无法在B超下发现转移癌灶,于2022.9.8在刘青光教授的指导下,由肝胆外科肝脏亚专业郭成副教授等人采用荧光腹腔镜联合术中腔镜B超技术成功准确定位并切除肿瘤,术后第六天肿瘤标志物转阴,病人顺利恢复出院,病理证实完整切除直径3mm肝转移癌灶。
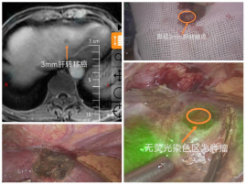
肝胆外科肝脏外科亚专业在学科带头人刘青光教授的带领下,于2019年成立我院肝脏肿瘤MDT协作组,得到相关学科的大力支持,近年来不断取得突破,在西北地区率先开展钇90介入治疗;联合胃肠外科、妇产科成功完成我院首例结肠癌多发转移的多脏器一期联合切除手术;超声影像融合射频消融;中晚期肝癌转化治疗等。在肝脏肿瘤MDT团队的共同努力下,精益求精,锐意进取,致力于推动原发性肝癌及肝转移癌治疗及相关临床研究的发展,并取得了较好的成绩。
